Bipolaire stoornis
De bipolaire stoornis – of manisch-depressieve stoornis – is een stemmingsstoornis gekenmerkt door zowel (hypo)manische als depressieve episodes.
- Tijdens een (hypo)manische episode voel je je uitzonderlijk goed of euforisch. De stemming bereikt een piek in de positieve pool.
- Tijdens een depressieve episode voel je je langere tijd neerslachtig en heb je geen zin meer in (leuke) activiteiten. De stemming zakt ver onder het nulpunt.
Deze verschillende stemmingspolen (positief en negatief) wisselen elkaar af.
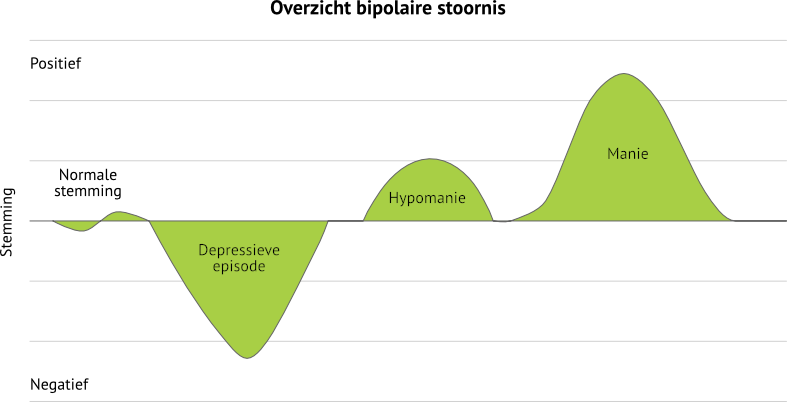
Tussen deze episodes kan je periodes hebben zonder klachten. Volgende episodes wisselen elkaar aldus af: depressieve episodes, (hypo)manische episodes en klachtenvrije periodes.
Om de diagnose van een bipolaire stoornis te stellen moet je minstens één (hypo)manische episode gehad hebben. Er dient met andere woorden minstens één episode te zijn met eufore stemmingen of verhoogde energie op de positieve pool. Indien dit niet het geval is spreken we van een unipolaire depressie. Dat betekent dat klachten zich enkel op de negatieve pool bevinden.
Bipolaire stoornis type 1
Wanneer manische en depressieve episodes elkaar afwisselen spreken we van de bipolaire stoornis type I.
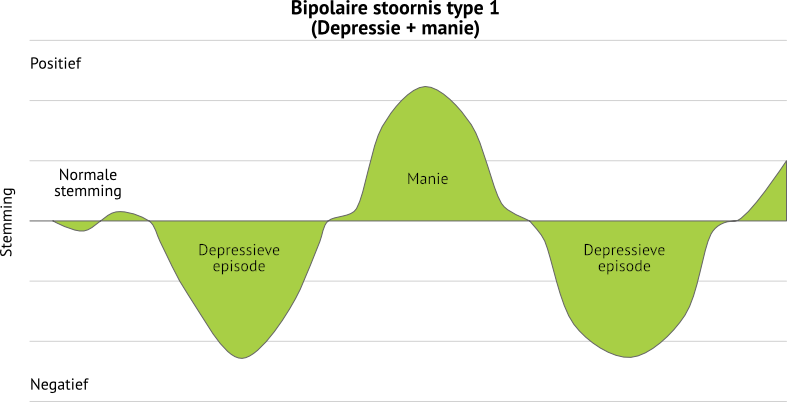
Een manische episode wordt gekenmerkt door een overdreven euforische stemming. Je voelt je extreem goed en hebt plots veel meer energie dan gewoonlijk. Je wordt over-actief..
Andere symptomen zijn een gevoel van 'grandiositeit', minder nood hebben aan slaap, meer of sneller praten, snel afgeleid zijn, prikkelbaar zijn en impulsieve acties (bijv. seksueel onbezonnen gedrag, sterke koopdrang).
Een manische episode kan gepaard gaan met psychotische kenmerken. De psychotische belevingen liggen vaak in lijn met de manie. Zo kan er bij een psychose een waanachtige overtuiging zijn van 'grandiositeit', waarbij je ervan overtuigd bent dat je geniaal, wereldberoemd of een afgezant van God bent.
De manie heeft een enorme impact op je leven, de interactie met je omgeving en hoe je functioneert. Zo zien we soms dat mensen in een manische episode plots ontslag nemen of een stabiele relatie onverwachts beëindigen. In een manie kan je ook grote aankopen doen, waardoor je schulden maakt. Je voelt geen nood meer aan slaap en blijft nachtenlang doorwerken, waardoor uitputting dreigt. Soms is er sprake van risicovol gedrag, zoals gokken, dronken rijden, seksueel onbezonnen gedrag, …
Er ontstaan vaak conflicten met de omgeving. De persoon die in de manische episode zit, beseft echter meestal niet dat er iets mis is. Hij/zij voelt zich net beter dan ooit tevoren en is ervan overtuigd dat alles uitstekend gaat. Door dit beperkte ziekte-inzicht, samen met de afwisseling van positieve en negatieve episoden, verloopt een behandeling vaak moeizaam.
Bipolaire stoornis type 2
Wanneer hypomane en depressieve episodes elkaar afwisselen spreken we van de bipolaire stoornis type II.
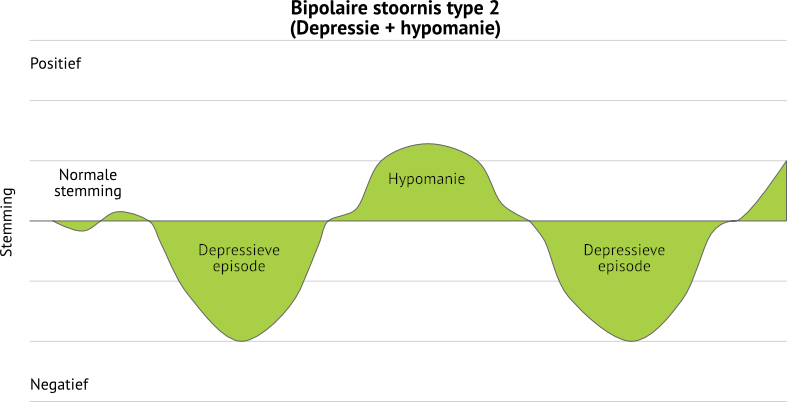
Een hypomane episode is gelijkaardig op gebied symptomen aan de manie, maar minder ernstig in intensiteit. Je voelt je vooral heel goed, licht euforisch en energiek. De (negatieve) impact op je leven en hoe je functioneert is veel beperkter dan bij een manische periode.
Voorkomen en ontwikkeling
De bipolaire stoornis komt naar schatting bij 2% van de bevolking voor. Ze komt even vaak voor bij mannen als bij vrouwen. Dit is anders dan bij de unipolaire depressie, die vaker voorkomt bij vrouwen.
Een bipolaire stoornis ontstaat meestal tussen 15 en 25 jaar. Een unipolaire depressie begint gemiddeld gezien op latere leeftijd.
In sommige gevallen lokken de episodes elkaar uit. Doordat je na een manische episode geconfronteerd wordt met alle negatieve gevolgen van de manie (bv. schulden), kan je een depressie ontwikkelen. In de omgekeerde zin kan een manie getriggerd worden door het gebruik van antidepressiva.
Opmerking: wanneer een bipolaire stoornis wordt gediagnosticeerd, dan dien je over te schakelen naar een andere vorm van medicatie (zie verder).
Oorzaken
Er is geen eenduidige oorzaak bekend van een bipolaire stoornis. De verklaring ligt waarschijnlijk in een samenspel van genetische kwetsbaarheid, factoren in de vroege ontwikkeling van het kind en uitlokkende omgevingsfactoren (stressendere levensgebeurtenissen).
Onderzoek toont duidelijk aan dat erfelijke factoren een belangrijke rol spelen. De kans dat een kind van een bipolaire ouder zelf de stoornis krijgt is 20%. Toch zien we dat een episode vaak wordt uitgelokt door een stresserende levensgebeurtenis, zoals ziekte, relatiebreuken, zware emotionele crisissen, enzovoort.
Behandeling
Wanneer je last hebt van (hypo)manische en depressieve episodes, raden we aan om professionele hulp te zoeken. De behandeling bestaat uit een combinatie van medicatie en psychologische begeleiding/psychotherapie.
In een acute fase, de fase waarin de klachten het ergste zijn, ligt de nadruk op medicatie. Medicatie heeft als doel zo snel mogelijk de (manische) klachten te verminderen.
De behandeling van een acute manie bestaat dan uit antipsychotica en benzodiazepines. In een vroeg stadium wordt ook een stemmingsstabilisator (bijv. Lithium) toegevoegd.
De behandeling van een acute depressie gebeurt met een stemmingsstabilisator en in ernstige gevallen met een antidepressivum. Dit antidepressivum wordt later afgebouwd.
Na de acute fase wordt een onderhoudsbehandeling opgestart. Dit is belangrijk om te voorkomen dat je hervalt! In de onderhoudsfase blijf je je medicatie nemen. Soms moet je - samen met je arts/psychiater - een tijdje zoeken naar de juiste dosering of het juiste middel dat werkt voor jou. Het is belangrijk dat je je goed laat opvolgen door je arts of psychiater.
Een psychologische of psychosociale behandeling richt zich op psycho-educatie en zelfmanagement.
- Bij psycho-educatie krijg je informatie over een bipolaire stoornis en hoe je er best mee omgaat..
- Zelfmanagement houdt in dat je jezelf leert bijsturen. Een belangrijk aspect hiervan is het opstellen van een hervalpreventieplan. Je leert alarmsignalen van een episode herkennen en vervolgens hoe je kan ingrijpen in de toekomst. Zo kan je in sommige gevallen een ernstige dip of manie voorkomen.
Andere mogelijke interventies zijn:
- Probleemoplossing bevorderen;
- Sociale steun en hulp organiseren;
- Leefstijladvies en helpen omgaan met stressvolle levensgebeurtenissen;
- De somatische gezondheid bewaken;
- Zelfhulpmogelijkheden stimuleren.
Daarnaast is aandacht voor de omgeving heel belangrijk. Zij krijgen bij voorkeur vanaf het begin psycho-educatie en ondersteuning aangeboden. Op deze manier krijgen zij een beter beeld van wat er met hun partner, ouder, zoon/dochter, vriend,... aan de hand is en kunnen ze hier beter op inspelen.
Meer info
- www.upsendowns.be (Vereniging voor mensen met een bipolaire stoornis)
- www.kenniscentrumbipolairestoornissen.nl

